再生医療の研究開発から商用生産への移行期において、多くの現場責任者様が頭を悩ませているのが「運用効率化」ではないでしょうか。厳格なGCTP基準を遵守しながら、膨大な製造記録を手作業で管理し、熟練技術者のスキルに依存した体制を維持することは、もはや限界を迎えつつあります。
本記事では、再生医療における製造DX(デジタルトランスフォーメーション)と自動化ソリューションを活用し、品質を担保しながらコストを圧縮するための具体的な手法を解説します。MESやQMSといったシステムの導入から、自動培養装置による生産性向上まで、現場の課題解決に直結する知見をお届けします。運用効率化は単なるコスト削減ではなく、より多くの患者様に治療を届けるための重要なステップです。ぜひ、貴社の製造体制を見直すヒントとしてお役立てください。
再生医療における運用効率化の結論:製造DXと自動化による品質・コストの最適化

再生医療の現場において、運用効率化は単なる作業時間の短縮にとどまりません。それは、厳格な規制要件を満たしつつ、事業としての採算性を確保するための必須条件といえるでしょう。ここでは、なぜ今、製造DXと自動化が求められているのか、その核心部分について触れていきます。
運用効率化の本質は「GCTP遵守」と「利益率改善」の両立
運用効率化の本質は、GCTP(再生医療等製品の製造管理及び品質管理の基準)の厳格な遵守と、企業としての利益率改善という、一見相反する要素を両立させることにあります。手作業による管理では、コンプライアンスを強化すればするほど工数が増大し、コストが圧迫されるというジレンマに陥りがちです。
しかし、デジタル技術を活用することで、記録の自動化やチェック機能のシステム化が可能となり、コンプライアンスコストを下げながら品質レベルを向上させることができます。つまり、運用効率化とは「楽をする」ことではなく、「高コスト構造からの脱却」を意味するのです。
属人化からの脱却とデータインテグリティの確保が成功の鍵
製造プロセスの成功を左右するのは、特定の熟練者に依存しない体制づくりと、データインテグリティ(データの完全性)の確保です。
- 属人化からの脱却: デジタル手順書や自動化装置により、誰が作業しても同じ品質が担保される状態を目指します。
- データインテグリティ: ALCOA+の原則に基づき、改ざん不可能な形式でデータを自動記録することで、信頼性を担保します。
これらを同時に達成することで、監査対応の負担も大幅に軽減され、結果として組織全体のパフォーマンスが向上します。
CPC(細胞培養加工施設)運営において運用効率化が急務となる背景

多くのCPC(細胞培養加工施設)では、研究開発段階の手法をそのままスケールアップしようとして、様々な壁に直面しています。ここでは、現場が抱える具体的な課題と、なぜ今すぐに運用効率化に取り組む必要があるのか、その背景を深掘りします。
手作業による製造指図記録書の作成・管理工数の増大
製造指図記録書の作成と管理は、現場にとって最も重い負担の一つです。紙ベースの運用では、膨大な枚数の記録書を手書きで記入し、さらにダブルチェックを行う必要があります。
| 課題 | 具体的な影響 |
|---|---|
| 記入ミス | 訂正印や理由の記載など、訂正処理に多大な時間を要する |
| 確認作業 | 製造後にQA(品質保証)担当者が全ての記録を目視確認するため、出荷判定が遅れる |
| 保管スペース | 原本保管のための物理的なスペースと管理コストが増大する |
これらの工数は、製造数が増えるにつれて指数関数的に増加し、現場のキャパシティを圧迫します。
熟練技術者への依存と技術継承の難しさ
細胞培養、特に手技による加工プロセスは、技術者の経験と勘に依存する部分が少なくありません。「あの人にしかできない作業」が存在することは、組織にとって大きなリスクとなります。
熟練技術者が不在の場合に製造がストップするリスクや、退職による技術喪失のリスクは計り知れません。また、新たな技術者を育成するために長い期間とコストがかかることも、事業拡大の足かせとなります。技術を形式知化し、システムや機械に置き換えていくことが、安定供給への第一歩です。
商業生産を見据えたスケールアップとコストダウンの要求
治験薬製造から商用生産へ移行する際、求められるのは「安定供給」と「コスト競争力」です。研究段階では許容されていた高コストな製造方法も、商用化においては薬価や採算性の観点から厳しく見直されます。
手作業中心のプロセスでは、製造量を増やすために人員を比例して増やす必要があり、スケールメリットが出にくい構造になっています。製造原価を圧縮し、市場競争力のある製品を提供するためには、抜本的なプロセスの見直しと効率化が不可欠です。
規制要件の厳格化に伴う品質保証業務の負荷増加
再生医療等製品に対する規制要件は年々厳格化しており、それに伴い品質保証(QA)部門の業務負荷も限界に達しています。
- 逸脱管理
- 変更管理
- CAPA(是正処置・予防処置)
- バリデーション管理
これらの業務を紙やExcelで管理していると、情報の検索性やトレーサビリティの確保が困難になります。監査時に迅速にデータを提示できないリスクや、承認フローの停滞によるリードタイムの遅延が、経営課題として顕在化してきています。
製造実行システム(MES)導入による製造プロセスの効率化

製造実行システム(MES: Manufacturing Execution System)は、製造現場のDXを推進する中心的なツールです。紙の記録を単にデジタル化するだけでなく、製造プロセスそのものを制御し、ミスを未然に防ぐ仕組みを提供します。
製造記録の電子化(ペーパーレス化)による承認フローの迅速化
MESを導入する最大のメリットは、ペーパーレス化による業務スピードの向上です。電子記録システムでは、入力必須項目の未入力防止や、数値の範囲チェックがリアルタイムに行われます。
これにより、製造終了後の記録確認時間が劇的に短縮されます。QA担当者は、システムが検知したアラート部分のみを重点的に確認すればよいため、承認フローが迅速化し、製品の出荷リードタイム短縮に直結します。また、リモートでの承認が可能になる点も大きな利点です。
バーコード照合による原材料・検体の取り違え防止
再生医療において最も重大なリスクの一つが、患者検体や原材料の取り違えです。MESとバーコードリーダーを連携させることで、このリスクをシステム的に排除できます。
- 受入時: 原材料や検体にバーコードを付与し、システムに登録。
- 作業時: 使用する原材料と指図書のバーコードを照合(照合一致しないと次工程に進めないロック機能)。
- 記録: 照合履歴が自動的に製造記録として保存される。
人間の注意カに頼らない「ポカヨケ」の仕組みにより、安全性が飛躍的に高まります。
機器ログの自動取得による記録ミスの根絶
インキュベーターや安全キャビネット、分析機器などのデータをMESに自動連携させることで、転記ミスを根絶できます。
従来は、機器の表示値を目視で確認し、紙に手書きで記録していましたが、これには読み間違いや書き間違いのリスクが常に伴いました。IoT技術を活用して機器ログを直接システムに取り込むことで、正確なデータが改ざん不可能な状態で記録されます。これにより、データの信頼性が保証され、照合作業の手間も不要になります。
在庫管理のリアルタイム化とトレーサビリティの強化
細胞加工には多くの試薬や消耗品が使用されますが、それぞれの有効期限やロット管理は非常に煩雑です。MESを活用すれば、在庫状況をリアルタイムに可視化できます。
- 先入れ先出しの徹底: 有効期限の近いものから使用を促す。
- 期限切れ防止: 期限切れの原材料を使用しようとするとアラートが出る。
- トレーサビリティ: どの製品にどのロットの原材料が使われたかを瞬時に検索可能。
万が一のリコール時にも、影響範囲を即座に特定できるため、リスク管理の観点からも非常に有効です。
品質管理システム(QMS)活用による品質保証業務の効率化

品質管理システム(QMS)のデジタル化は、品質保証部門の業務を効率化し、コンプライアンスを強化するために欠かせません。文書管理や教育管理など、QA業務全般をシステム化するメリットを解説します。
逸脱・変更管理プロセスのワークフロー化と進捗可視化
逸脱や変更管理、CAPAなどの品質イベントを電子ワークフローで管理することで、進捗状況が一目瞭然になります。
- タスクの見える化: 誰がボールを持っているかが明確になり、停滞を防ぐ。
- 期限管理: 対応期限が近づくと自動でリマインド通知が飛ぶ。
- 関連付け: 逸脱報告からCAPA、変更管理へと情報を紐付けて管理できる。
これにより、対応の抜け漏れを防ぎ、監査時にもプロセスが適切に運用されていることを容易に証明できます。
手順書(SOP)の版管理と配付の自動化
標準作業手順書(SOP)の管理において、最新版が現場に正しく行き渡っていることは極めて重要です。QMSシステムを導入すれば、版管理と配付を自動化できます。
旧版のSOPはシステム上で自動的に「無効」となり、閲覧できなくなるため、現場が誤って古い手順書を参照するリスクがなくなります。また、改訂時の承認フローも電子化されるため、承認までの時間が短縮され、スムーズな改訂運用が可能になります。
教育訓練状況の一元管理と作業資格の自動紐付け
作業者の教育訓練状況をExcel等で管理するのは限界があります。QMSでは、教育計画の立案から受講記録、効果確認までを一元管理できます。
さらにMESと連携させることで、「教育訓練を修了していない(または資格期限切れの)作業者は、システム上で製造指図を受け取れない」といった制御が可能になります。これにより、不適格な作業者による製造を物理的にブロックし、品質リスクを未然に防ぐことができます。
培養工程の自動化・機械化による生産性向上

ソフトウェアによる管理だけでなく、ハードウェア、つまり培養装置の自動化も運用効率化の大きな柱です。手技を機械に置き換えることで、生産性と品質安定性がどのように向上するのかを見ていきましょう。
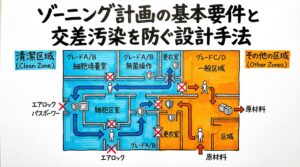
閉鎖系自動培養装置の導入による無菌操作エリアの縮小
従来の開放系(オープン)操作では、高度な清浄度管理が必要なグレードBエリアでの作業が必須でした。しかし、閉鎖系(クローズド)自動培養装置を導入することで、より清浄度要件の低いグレードCやDエリアでの運用が可能になる場合があります。
- 更衣時間の短縮: 入退室時の厳重な更衣が簡素化される。
- 設備維持費の削減: 高グレードエリアの維持コスト(空調・清掃・モニタリング)を削減できる。
- 汚染リスク低減: 人の介入が減ることで、コンタミネーションのリスクが大幅に下がる。
24時間監視による培養状態の安定化と異常の早期発見
細胞は生き物であり、24時間365日、常に状態が変化します。自動培養装置にはモニタリング機能が搭載されており、pH、溶存酸素、温度、グルコース濃度などを常時監視できます。
異常が発生した際には即座にアラートが通知されるため、早期の対処が可能となり、貴重な細胞を失うリスクを低減できます。また、休日や夜間に技術者が出社して培地交換を行う必要がなくなり、労務環境の改善にも寄与します。
手技の標準化による製品品質のバラつき抑制
手作業による培養では、ピペッティングの速度や強さ、攪拌のタイミングなど、作業者ごとの微細な癖が細胞の品質に影響を与えることがあります。これがロット間のバラつきの原因となります。
自動培養装置を使用すれば、予めプログラムされた動作を正確に再現するため、手技によるバラつきを極限まで抑制できます。結果として、均質で高品質な製品を安定的に製造することが可能となり、製品の信頼性向上につながります。
システム導入と自動化における費用対効果(ROI)の考え方

システム導入や自動化には初期投資が必要ですが、中長期的な視点で見れば大きなリターン(ROI)が見込めます。ここでは、経営層への提案や予算確保の際に重要となる、費用対効果の具体的な考え方を整理します。
記録確認・QAレビュー時間の短縮による人件費削減効果
最も直接的な効果は、間接業務にかかる人件費の削減です。特に、製造記録の確認(レビュー)やQAによる出荷判定のプロセスにおいて、その効果は顕著です。
例えば、1ロットあたりの記録確認に数時間かかっていた場合、システム導入によりエラー箇所のみの確認となれば、数十分で完了することも珍しくありません。年間数百ロットを製造する場合、この時間短縮は数千時間分の人件費削減に相当し、高付加価値業務へリソースを再配分できます。
ヒューマンエラー起因の逸脱処理コストの回避
ヒューマンエラーによる逸脱(Deviation)が発生すると、その原因調査、影響評価、是正処置に膨大なリソースが割かれます。最悪の場合、そのロットが廃棄(Reject)となり、数千万円規模の損失が発生することもあります。
自動化やシステム制御によってエラーを未然に防ぐことは、「見えないコスト」の削減に直結します。逸脱処理にかかる工数や廃棄コストのリスク回避額を試算に含めることで、投資の正当性をより強く主張できます。
施設稼働率の向上と製造キャパシティの拡大
運用効率化により、同じ施設・人員・時間で製造できるロット数が増加します。製造リードタイムの短縮や、準備・片付け時間の削減により、施設の回転率が上がるためです。
新たな製造施設を建設するには数十億円規模の投資が必要ですが、既存施設の運用効率を高めて生産能力(キャパシティ)を拡大できれば、設備投資を抑制しながら売上を伸ばすことが可能です。これは経営インパクトの非常に大きい効果といえるでしょう。
再生医療現場で運用効率化プロジェクトを進める手順

運用効率化の必要性は理解していても、実際にどこから手をつければよいか迷うことも多いでしょう。ここでは、再生医療の現場でシステム導入や自動化プロジェクトを成功させるための標準的なステップを解説します。
業務フローの棚卸しと非効率なプロセスの特定
まずは現状(As-Is)の業務フローを詳細に可視化することから始めます。製造工程だけでなく、文書発行、記録確認、承認プロセスまでを含めて棚卸しを行いましょう。
- どこで時間がかかっているか?
- どこでミスが起きやすいか?
- 重複している作業はないか?
ボトルネックとなっている箇所を特定し、システム化によってどう改善できるか(To-Be)を描くことが重要です。現場の担当者を巻き込んでヒアリングを行うことで、実態に即した課題が見えてきます。
自社の製品特性と規模に適したシステム・機器の選定(URS作成)
課題が明確になったら、それを解決するための要件をまとめた「ユーザー要求仕様書(URS)」を作成します。再生医療は製品ごとに特性が異なるため、汎用的なシステムでは対応しきれない場合があります。
- 自社の製造プロセスに適合するか
- 既存の機器と連携できるか
- 規制要件(ER/ES指針、Part11など)に対応しているか
これらを基準にベンダーを選定します。オーバースペックにならず、かつ将来の拡張性も考慮した選定が求められます。
コンピュータ化システムバリデーション(CSV)の計画と実行
医薬品医療機器等法(薬機法)の規制下にあるシステム導入では、コンピュータ化システムバリデーション(CSV)が必須です。システムが意図した通りに動作し、データの信頼性が保たれていることを検証・文書化します。
GAMP5などのガイドラインを参考に、リスクベースアプローチで計画を立てましょう。ベンダー側が提供するバリデーションドキュメントを活用しつつ、ユーザー側で実施すべき受入試験(UAT)を確実に行うことが、運用の安定性につながります。
現場作業者への定着支援と運用ルールの策定
システムを導入しても、現場が使いこなせなければ意味がありません。導入初期は、従来の紙運用からの変更に対して現場から抵抗感が生まれることもあります。
丁寧な操作トレーニングを実施するのはもちろん、運用ルールやSOPを整備し、現場の不安を取り除くことが大切です。「システムを使うことで自分たちの作業が楽になる」というメリットを実感してもらえるよう、手厚いサポート体制を構築しましょう。
まとめ

再生医療における運用効率化は、現場の負担を減らすだけでなく、製品の品質と安全性を高め、ビジネスとしての持続可能性を確保するための重要な経営戦略です。
手作業や熟練技術への依存から脱却し、MESやQMS、自動培養装置といったテクノロジーを適切に組み合わせることで、「GCTP遵守」と「コスト競争力」の両立が可能になります。まずは自社のボトルネックを特定し、小さな一歩からデジタル化・自動化への変革を進めてみてはいかがでしょうか。その一歩が、将来的な安定供給と患者様への貢献につながるはずです。
再生医療の運用効率化についてよくある質問

再生医療の製造現場における運用効率化に関して、よく寄せられる質問をまとめました。導入検討時の参考になさってください。
-
Q1. 小規模なラボでもMES(製造実行システム)の導入は必要ですか?
- A1. はい、規模に関わらず導入メリットはあります。特に将来的な商用化や技術移転を見据えている場合、早期からデジタル管理体制を構築しておくことで、スケールアップ時のバリデーションや教育コストを大幅に抑えることができます。クラウド型のスモールスタート可能なシステムも増えています。
-
Q2. 紙運用からデジタル運用への移行期間はどのくらいかかりますか?
- A2. システムの規模や対象範囲によりますが、要件定義から本稼働まで半年〜1年程度が一般的です。ただし、バリデーション(CSV)やSOP改訂、並行稼働期間を含めると、余裕を持ったスケジュールが必要です。段階的に導入範囲を広げる方法も有効です。
-
Q3. 自動培養装置を導入すれば、熟練技術者は不要になりますか?
- A3. いいえ、完全に不要になるわけではありません。ルーチンワークは装置に任せられますが、プロセスの最適化、トラブル時の判断、装置のメンテナンスなどは、細胞の挙動を理解した熟練者の知見が必要です。技術者の役割が「作業者」から「工程管理者」へとシフトするとお考えください。
-
Q4. 既存の設備にシステムを後付けすることは可能ですか?
- A4. 多くのMESやモニタリングシステムは、既存設備との連携を想定して設計されています。IoTセンサーの後付けや、API連携などで対応可能なケースが多いですが、古い機器の場合は通信機能がないこともあるため、事前の調査(サイトサーベイ)が重要です。
-
Q5. バリデーション(CSV)の経験がないのですが、自社だけで対応できますか?
- A5. 自社のみでの対応は難易度が高く、リスクも伴います。システムベンダーや専門のコンサルタントの支援を受けることを強くお勧めします。ベンダーが提供するドキュメントパッケージを活用し、役割分担を明確にして進めるのが効率的です。